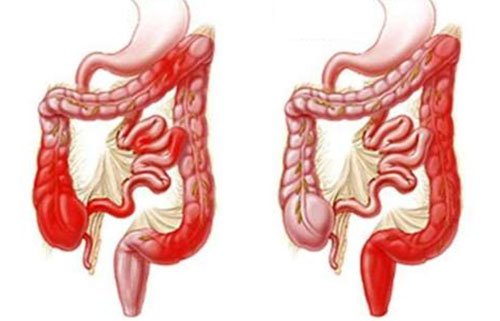
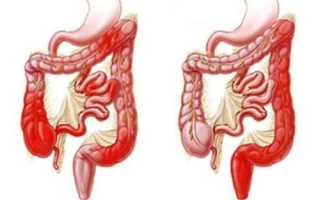
Илеоколит
– это одновременное поражение подвздошной и толстой кишки. Воспалительный процесс выявляется преимущественно у молодых мужчин 20-40 лет. Заболевание сложно диагностируется, поскольку тонкий кишечник практически недоступен для эндоскопического исследования. В лечении применяются консервативные методы. К хирургическому вмешательству прибегают только при развитии опасных для жизни состояний.
Симптомы
Причины и факторы риска
Методы диагностики
Лечение
Возможные осложнения и прогноз для жизни
Профилактика
Симптомы
Течение заболевания может быть острым и хроническим. Острая форма проявляется яркой симптоматикой. Болезнь наступает внезапно на фоне полного благополучия и зачастую связана с проникновением болезнетворных микроорганизмов. Симптоматика хронического илеоколита не всегда выражена. Возможно стертое течение патологии.
Врачи отмечают, что илеоколит, представляющий собой воспаление подвздошной и толстой кишки, может проявляться разнообразными симптомами. К числу основных относят боли в животе, диарею, лихорадку и потерю аппетита. Часто пациенты жалуются на вздутие и дискомфорт. Важно, что эти симптомы могут быть схожи с проявлениями других заболеваний, что затрудняет диагностику.
Лечение илеоколита зависит от его причины и тяжести состояния. Врачами рекомендуются противовоспалительные препараты, антибиотики и диетическое питание. В некоторых случаях может потребоваться хирургическое вмешательство. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, чтобы избежать осложнений и улучшить качество жизни пациентов. Регулярные консультации с гастроэнтерологом и соблюдение рекомендаций помогут справиться с заболеванием и предотвратить его рецидивы.
![[AlfaMedBlog] 5. Как быстро определить причину воспаления кишечника?](https://i.ytimg.com/vi/KinqZJqrDCM/maxresdefault.jpg)
Кишечные проявления
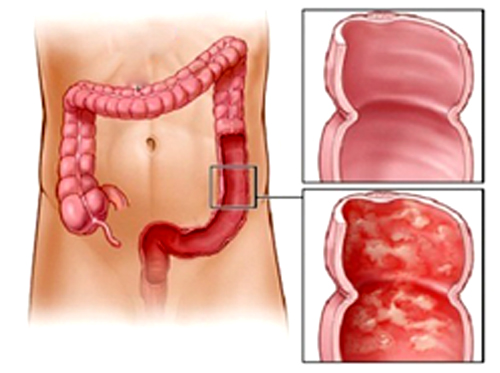
Илеоколит редко бывает изолированной патологией. При обследовании обычно выявляется сочетанное поражение дистальных отделов тощей кишки, подвздошной, слепой и ободочной кишки. Симптоматика неспецифична и встречается при других заболеваниях пищеварительного тракта. Течение болезни определяется тем, какая часть кишечника поражена больше.
Признаки острого илеоколита:
- умеренные и выраженные боли в правой подвздошной области и вокруг пупка;
- тяжесть в животе;
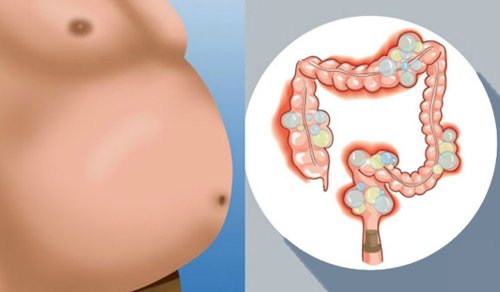
- вздутие живота;
- урчание;
- метеоризм;
- жидкий и частый стул;
- возможно повышение температуры тела.
При сочетанном поражении желудка и начальных отделов тонкой кишки появляется тошнота и рвота.
Признаки хронического илеоколита:
- умеренные и слабые боли в правой подвздошной области и у пупка;
- разлитая боль по всему животу;
- дискомфорт справа и вокруг пупка, ощущение тяжести;
- вздутие живота и метеоризм;
- водянистый стул сразу после приема пищи;
- примеси слизи в стуле.
Характерным примером хронического илеоколита является болезнь Крона. При этой патологии поражаются различные отделы пищеварительного тракта – от пищевода до прямой кишки, но чаще процесс локализуется в терминальных отделах тонкого кишечника и начальных толстого. Болезнь сопровождается появлением болей в животе, метеоризмом, диареей. Для болезни Крона характерны и внекишечные проявления. Прогноз благоприятный только при адекватной терапии. Назначенное лечение не приводит к полному выздоровлению, но облегчает жизнь больного и устраняет неприятную симптоматику.
Советуем почитать: Выпадение прямой кишки: как проявляется и лечится патология?
Внекишечные проявления
Общая симптоматика характерна для хронического илеоколита. На фоне заболевания нарушается всасывание пищи. Организм страдает от нехватки питательных веществ, витаминов и минералов. Возникают такие симптомы:
- общая немотивированная слабость;
- головные боли;
- приступы головокружения;
- бледность кожи и слизистых оболочек (на фоне сопутствующей анемии);
- снижение внимания и памяти;
- тревожность и раздражительность;
- слабость мышц;
- снижение веса.
Илеоколит — это воспалительное заболевание, затрагивающее подвздошную и толстую кишку. Люди, страдающие от этого недуга, часто жалуются на сильные боли в животе, диарею, а также на общую слабость и потерю аппетита. Симптомы могут варьироваться от легких до тяжелых, что затрудняет диагностику. Многие пациенты отмечают, что обострения происходят после стрессов или неправильного питания. Лечение обычно включает в себя медикаментозную терапию, направленную на снижение воспаления и облегчение симптомов. В некоторых случаях может потребоваться изменение диеты, а также применение пробиотиков для восстановления микрофлоры. Важно, чтобы пациенты следили за своим состоянием и консультировались с врачом при появлении новых симптомов.

Причины и факторы риска
По причине возникновения илеоколит делится на несколько групп:
- Инфекционный. При обследовании чаще выявляется иерсиниоз, ротавирусная инфекция. Возможно поражение другими бактериями, грибами и вирусами.
- Паразитарный. К развитию илеоколита ведут лямблии и некоторые другие паразиты.
- Медикаментозный. Возникает на фоне нерационального приема лекарственных средств.
- Токсический. Наблюдается при отравлении солями тяжелых металлов, на фоне алкоголизма.
- Послеоперационный. Формируется как осложнение после операции на органах брюшной полости.
Факторы риска:
- снижение иммунитета;
- хронические заболевания пищеварительного тракта;
- перенесенные операции на органах пищеварительного тракта;
- прием медикаментов, проходящих через кишечник;
- работа на вредном производстве;
- контакт с животными – фактор риска глистной инвазии;
- несоблюдение правил личной гигиены.
Методы диагностики
При появлении первых признаков патологии нужно обратиться к терапевту. Врач проведет первичное обследование, после чего направит к гастроэнтерологу. По показаниям привлекаются другие узкие специалисты. Острая форма заболевания с ярко выраженными симптомами – повод для вызова бригады скорой помощи.
Схема обследования:
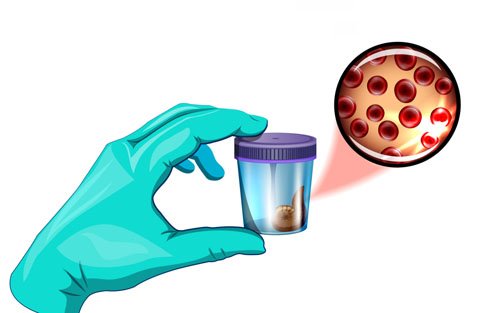
- Лабораторные исследования крови и мочи. Позволяют оценить общее состояние организма, обнаружить признаки воспалительного процесса и др.
- Копрограмма. Анализ кала – ведущий метод первичной диагностики болезней кишечника. При илеоколите выявляется большое число непереваренных пищевых волокон и углеводов. Отмечается снижение активности ферментов.
- Анализ кала на скрытую кровь. Позволяет выявить язвенное поражение слизистой на фоне илеоколита, скрытое кровотечение.
- Бактериологическое исследование кала. Показано при подозрении на инфекционную природу заболевания. Помогает выявить возбудителя болезни и подобрать соответствующее лечение.
- УЗИ органов брюшной полости. Используется для общей оценки состояния пищеварительного тракта.
- Рентгеноконтрастные методы исследования. По снимкам можно оценить пассаж контрастного вещества по кишечнику, выявить непроходимость органа, определить нарушения моторики.
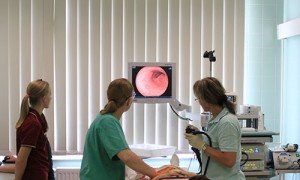
- Колоноскопия. При классической процедуре для осмотра доступна только толстая кишка. Структуры тонкого кишечника не видны. Колоноскопия позволяет выявить опухоли, стриктуры, язвенные и воспалительные изменения слизистой оболочки.
- Капсульная эндоскопия. Дает возможность оценить состояние тонкого кишечника – тех отделов, что недоступны при колоноскопии. Капсульное исследование только визуально оценивает состояние органа, но не дает возможности получить ткани для гистологического исследования.
- Биопсия. Взять материал (ткани слизистой оболочки кишечника) можно при проведении колоноскопии.
Советуем почитать: Заболевания двенадцатиперстной кишки: симптомы, диагностика и лечение

Лечение
Лечение илеоколита преимущественно консервативное. Хирургическая операция показана при развитии кровотечения, выявлении новообразований или иных состояний, опасных для жизни.
Лечение острого формы заболевания проводится в стационаре. В схему терапии входит:
- Диета. В первые сутки разрешено только питье. Рекомендуются глюкозо-солевые растворы для восполнения запасов жидкости. При улучшении состояния рацион расширяется за счет протертых блюд, супов-пюре. Постепенно вводится отварное мясо, каши. После стихания острого процесса пациент возвращается к привычному режиму питания.
- Терапия, направленная на устранение причины заболевания. Назначаются антибактериальные или противогрибковые средства. После основного курса терапии показаны пробиотики для восстановления микрофлоры.
- Симптоматические средства. Назначаются адсорбенты для выведения токсинов, ферменты для улучшения работы кишечника и другие препараты по показаниям.
Лечение хронического илеоколита проводится в амбулаторных условиях. Госпитализация в стационар показана при тяжелом обострении болезни. В терапии хронической патологии особое внимание уделяется диете. Подбор медикаментов проводится с учетом выявленной причины илеоколита, возраста пациента и наличия сопутствующих заболеваний.
Диета
Общие принципы питания:
- Дробное и частое питание: 5-6 раз в день. Объем порций уменьшается на 1/3-1/2.
- Отказ от блюд, провоцирующих перистальтику кишечника: жареных, острых, жирных. Рекомендуется ограничить употребление пряностей, приправ, соусов.
- Приоритет пище, приготовленной на пару или отваренной.
- Достаточное питье. Если нет патологии почек и сердца, нужно пить до 1,5 литров жидкости в сутки.
Список рекомендованных и запрещенных продуктов представлен в таблице. Он может меняться в зависимости от выявленной причины заболевания и индивидуальной переносимости.
| Рекомендованные продукты | Не рекомендованные продукты |
|
|
Советуем почитать: Кишечные колики у взрослых: как проявляются и как купировать болевые ощущения?
Медикаментозная терапия
В лечении хронического илеоколита применяются такие средства:
- Антибиотики и противогрибковые средства. Рекомендованы при обострении процесса и выявлении инфекционного очага.
- Противогельминтные средства. Показаны при обнаружении паразитов. Назначаются курсом с обязательным контролем результата.
- Ферментные препараты. Рекомендованы курсами или пожизненно для восстановления нормальной работы кишечника.
- Адсорбенты. Применяются при обострении для выведения продуктов обмена.
- Пробиотики. Препараты для восстановления микрофлоры назначаются курсами, в том числе после лечения антибиотиками.
- Витамины. Рекомендованы зимой и весной для поддержания иммунитета, улучшения работы пищеварительного тракта. Летом и ранней осенью в рацион добавляются природные источники витаминов – фрукты, овощи, ягоды, зелень.
- Симптоматические средства для устранения диареи, метеоризма и др.
Возможные осложнения и прогноз для жизни
Без лечения болезнь ведет к развитию осложнений:
- изъязвление кишечника на фоне язвенного илеоколита;
- кишечное кровотечение;
- сбой в функционировании других отделов пищеварительного тракта;
- дисбактериоз;
- нарушение работы внутренних органов на фоне гиповитаминоза.
При своевременном выявлении илеоколита прогноз благоприятный. Соблюдение диеты и поддерживающая медикаментозная терапия позволяют избавиться от негативных симптомов болезни и снизить частоту обострений.
Профилактика
Общие рекомендации по предупреждению заболевания:
- Рациональное питание: соблюдение режима, отказ от переедания, ограничение соли, жирной и жареной пищи, острых приправ.
- Питьевой режим: до 1,5 литров жидкости в сутки.
- Двигательная активность. Регулярные физические нагрузки улучшают работу пищеварительного тракта.
- Отказ о курения и злоупотребления алкоголем.
- Рациональное лечение заболеваний желудка, кишечника, печени и желчного пузыря.
Вопрос-ответ
Чем лечат воспаление подвздошной кишки?
Противомикробные, противовирусные, антибиотики при присоединении инфекции, ферментные препараты (панкреатин – для улучшения пищеварения), противорвотные средства (метоклопрамид), противодиарейные (лоперамид), пробиотики (для восстановления микрофлоры), спазмолитики («Но-шпа» – обезболивающее).
Можно ли полностью вылечить Илеит?
Илеит – это заболевание, которое возникает спонтанно и вылечить его достаточно трудно из-за симптоматических особенностей заболевания. Однако лечить илеит нужно обязательно иначе болезнь может принять ужасающие формы.
Почему воспаляется подвздошная кишка?
Илеит — это общее название для группы разновидностей воспаления конечного отдела тонкого кишечника (в частности подвздошной кишки). Патологический процесс чаще всего имеет инфекционную природу и развивается после пищевого отравления. Хотя возможны и другие варианты, паразитарные инвазии, следствия пищевых привычек и т.
Как болит Илеит?
Умеренная боль в правой подвздошной области, вокруг пупка, вздутие и урчание живота, водянистый стул, содержащий остатки непереваренной пищи, снижение веса (обусловлено нарушением всасывания витаминов, минералов и питательных веществ, поступающих вместе с пищей),
Советы
СОВЕТ №1
При появлении первых симптомов илеоколита, таких как боль в животе, диарея или кровь в стуле, не откладывайте визит к врачу. Раннее обращение за медицинской помощью поможет избежать осложнений и ускорит процесс выздоровления.
СОВЕТ №2
Следите за своим питанием. Избегайте острых, жирных и трудно перевариваемых продуктов, которые могут усугубить воспаление. Включите в рацион легкие и питательные блюда, такие как отварные овощи, каши и нежирное мясо.
СОВЕТ №3
Регулярно выполняйте рекомендации врача по лечению и контролю за состоянием. Это может включать прием назначенных медикаментов, соблюдение диеты и регулярные обследования для мониторинга состояния кишечника.
СОВЕТ №4
Обратите внимание на уровень стресса в вашей жизни. Стресс может усугублять симптомы илеоколита, поэтому постарайтесь включить в свою повседневную практику методы релаксации, такие как медитация, йога или прогулки на свежем воздухе.